Disclaimer: le informazioni contenute in questo articolo hanno carattere indicativo e informativo. Ogni decisione relativa alla scelta dei dispositivi, alla procedura operativa, alla frequenza dei controlli e all’utilizzo pratico in ambulatorio deve essere valutata e approfondita con personale sanitario qualificato, con il laboratorio di riferimento e con specialisti del settore, anche sulla base delle istruzioni d’uso del fabbricante e delle procedure interne della struttura.
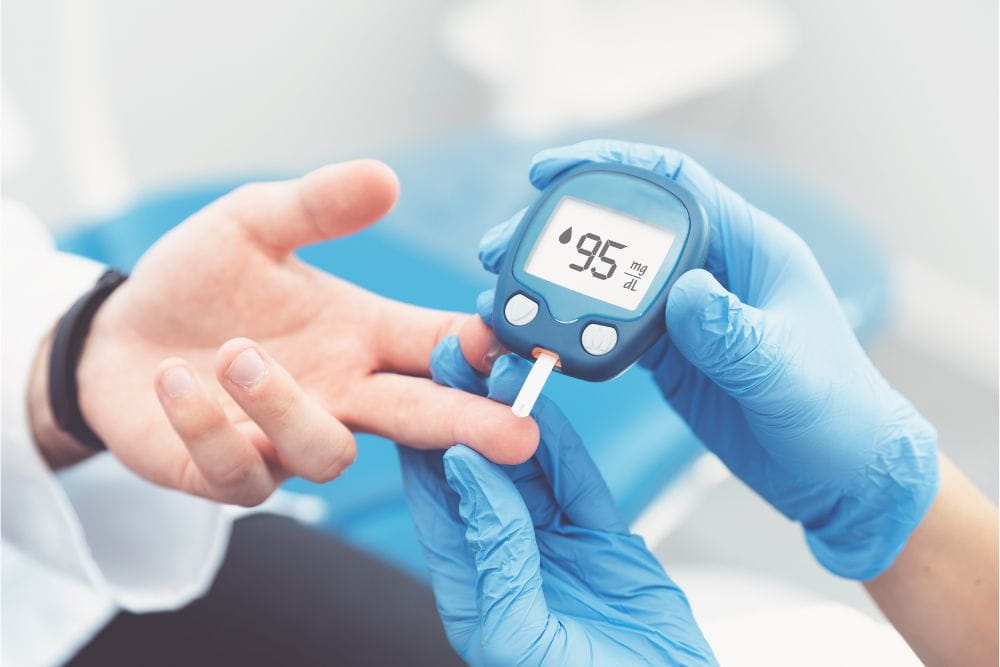
La misurazione della glicemia capillare in ambulatorio è una delle attività più frequenti nella pratica quotidiana di molti contesti sanitari. Medicina generale, diabetologia, assistenza territoriale, strutture residenziali, ambulatori infermieristici e servizi specialistici si trovano spesso a eseguire controlli rapidi per orientare una valutazione clinica, seguire l’andamento di un paziente già noto oppure verificare una situazione che richiede una risposta immediata. In questo scenario il valore numerico, da solo, non basta. Conta il dato, ma conta ancora di più come quel dato viene ottenuto.
Un risultato attendibile nasce infatti dall’insieme di più fattori: scelta del dispositivo corretto, compatibilità tra glucometro e strisce reattive, qualità delle lancette pungidito, addestramento degli operatori, conservazione appropriata dei materiali di consumo, pulizia dello strumento, controlli interni regolari e attenzione alle possibili fonti di errore preanalitico. Anche quando la procedura sembra semplice e rapida, ogni passaggio ha un impatto diretto sulla qualità della rilevazione.
Parlare di gestione della glicemia in ambulatorio significa quindi affrontare sia il tema dell’efficienza sia quello della sicurezza. Efficienza, perché l’esame capillare deve integrarsi bene nei tempi dell’attività clinica. Sicurezza, perché un valore impreciso può condizionare la decisione assistenziale, mentre pratiche scorrette di puntura o di riutilizzo dei dispositivi possono favorire contaminazioni e rischi infettivi. La corretta organizzazione del monitoraggio glicemico ambulatoriale non è solo un dettaglio tecnico, ma una parte concreta della qualità del servizio erogato.
In questa guida vedremo come impostare un sistema di lavoro più solido e coerente, partendo dal ruolo del glucometro professionale e arrivando alla gestione di strisce per la glicemia, lancette pungidito e controlli di qualità. L’obiettivo è offrire una panoramica chiara su cosa osservare, cosa evitare e come rendere più affidabile il monitoraggio della glicemia nel contesto ambulatoriale, mantenendo sempre al centro la sicurezza del paziente e dell’operatore.
Perché il controllo della glicemia in ambulatorio richiede procedure precise
Il monitoraggio del glucosio capillare eseguito al punto di cura ha un grande vantaggio: fornisce una risposta rapida, direttamente nel contesto assistenziale in cui serve. Questa immediatezza è preziosa, ma proprio per questo impone rigore. Il dato ottenuto con un sistema portatile non deve essere considerato come un gesto meccanico da eseguire in automatico. È invece un processo che richiede standard, verifiche e responsabilità ben definite.
In ambulatorio il test viene spesso eseguito su pazienti diversi, in momenti diversi della giornata, con operatori che possono avere livelli di esperienza differenti. A cambiare non sono solo le persone coinvolte, ma anche le condizioni pratiche: temperatura dell’ambiente, tempi di apertura dei flaconi, presenza di mani non perfettamente pulite o asciutte, strisce conservate in modo non ottimale, dispositivi non sanificati correttamente, controlli interni saltati per fretta. Ciascuno di questi elementi, preso singolarmente, può sembrare marginale. Sommati tra loro, però, possono ridurre l’affidabilità del risultato.
Il valore glicemico capillare in ambulatorio viene utilizzato per finalità diverse. In alcuni casi serve a confermare un sospetto di ipo o iperglicemia. In altri accompagna la presa in carico di persone con diabete già diagnosticato. In altri ancora rientra in percorsi di monitoraggio durante prestazioni, visite, terapie o osservazioni brevi. Cambia il contesto, ma resta costante la necessità di ottenere una misurazione coerente con l’uso previsto del sistema e con le procedure adottate dalla struttura.
Per questo motivo non basta avere un lettore glicemico a disposizione. Serve un’organizzazione minima che comprenda criteri di approvvigionamento, conservazione, registrazione dei controlli, formazione del personale, pulizia e disinfezione, gestione delle scadenze e verifica delle anomalie. Un buon sistema di monitoraggio della glicemia non si costruisce al momento del bisogno, ma prima, definendo un metodo di lavoro ripetibile.
- ridurre il rischio di risultati inaccurati dovuti a errori procedurali
- rendere più sicuro il percorso assistenziale per pazienti e operatori
- uniformare il lavoro tra personale diverso e turni differenti
- migliorare la tracciabilità dei controlli e delle non conformità
- facilitare la corretta gestione di dispositivi e materiali di consumo
Che cosa si intende per glucometro professionale
Non tutti i sistemi per la misurazione del glucosio nascono per lo stesso utilizzo. In ambito sanitario è importante distinguere tra strumenti destinati all’autocontrollo individuale e sistemi progettati per l’uso assistito in contesti professionali. Quando si parla di glucometro professionale ci si riferisce a un dispositivo pensato per essere impiegato da operatori sanitari formati, spesso su più pazienti, secondo procedure standardizzate e con requisiti organizzativi più rigorosi.
Il lettore glicemico professionale si inserisce di norma nel mondo del point of care testing, cioè della diagnostica eseguita vicino al paziente. Questo tipo di apparecchio può offrire vantaggi importanti: tempi rapidi, semplicità operativa, possibilità di utilizzo in ambulatorio o in altri setting assistenziali, gestione centralizzata dei dati in alcuni modelli più evoluti, controllo degli accessi operatore e blocchi software quando non sono stati eseguiti i controlli richiesti. Non tutte le strutture hanno bisogno di funzioni avanzate, ma la logica di fondo resta la stessa: uno strumento professionale deve supportare un uso tracciabile, coerente e sicuro.
Tra le caratteristiche che meritano attenzione rientrano la facilità di pulizia e disinfezione, la chiarezza del display, la rapidità di risposta, la robustezza, la semplicità di inserimento delle strisce reattive, la disponibilità di soluzioni di controllo dedicate e la presenza di istruzioni d’uso molto precise. È utile anche verificare in modo puntuale a quali matrici il sistema sia destinato, quali limitazioni riporti il fabbricante, quali interferenze siano note e in quali condizioni ambientali il dispositivo mantenga le proprie prestazioni.
Un altro aspetto centrale riguarda la coerenza tra strumento, strip test e ambiente d’uso. Un apparecchio per il monitoraggio capillare del glucosio non va scelto solo in base al prezzo o alla disponibilità immediata. Va scelto tenendo conto del numero medio di test, del tipo di pazienti gestiti, del livello di turn over del personale, della necessità di tracciabilità e del protocollo interno di controllo qualità. Il dispositivo giusto è quello che permette alla struttura di lavorare bene, non semplicemente quello che misura.
Come valutare un sistema per il monitoraggio glicemico professionale
Prima dell’acquisto conviene ragionare in termini operativi. Un ambulatorio con pochi accessi al giorno e un solo operatore può avere esigenze differenti rispetto a una struttura con flussi elevati, più postazioni e personale variabile. Proprio per questo la scelta del sistema dovrebbe partire da una breve analisi pratica del percorso di utilizzo: dove si esegue il test, chi lo esegue, quante volte viene fatto, dove vengono registrati i risultati, chi controlla le scadenze, chi verifica i controlli interni e come si gestisce un eventuale valore anomalo.
- destinazione d’uso dichiarata dal fabbricante per utilizzo professionale
- compatibilità esclusiva con le proprie strisce reattive e con le soluzioni controllo previste
- istruzioni chiare su pulizia, disinfezione e limiti ambientali
- possibilità di documentare o bloccare l’uso in assenza di verifiche richieste
- facilità di formazione per operatori sanitari diversi
Strisce glicemia: perché fanno la differenza più di quanto sembri
Quando si pensa al controllo capillare del glucosio si tende a concentrare l’attenzione sul misuratore. In realtà le strisce glicemiche sono parte integrante del sistema analitico e contribuiscono in modo determinante alla qualità del risultato. Non sono un semplice accessorio consumabile, ma un componente sensibile, con proprie condizioni di conservazione, scadenze, limiti d’uso e requisiti di manipolazione.
Le strisce reattive per la glicemia sono progettate per funzionare in abbinamento con uno specifico dispositivo o con una famiglia compatibile di dispositivi dello stesso produttore. La sostituzione improvvisata con materiali non previsti o l’uso di lotti gestiti senza controllo può compromettere la lettura. Anche l’esposizione all’umidità, il flacone lasciato aperto, l’uso oltre la scadenza, la manipolazione con mani bagnate o contaminate e la conservazione in ambienti troppo caldi possono alterare la prestazione del sistema.
Nel lavoro ambulatoriale, dove la velocità operativa può portare a sottovalutare i dettagli, la gestione delle strisce richiede una disciplina molto semplice ma costante. Aprire il contenitore solo quando serve, richiuderlo subito, controllare la data di scadenza, annotare l’eventuale data di apertura se previsto, evitare di travasare le strisce in altri contenitori, conservare il materiale secondo le istruzioni del fabbricante e verificare che il lotto sia quello correttamente associato alla procedura interna sono abitudini che riducono errori evitabili.
Le strip test del glucosio devono inoltre essere valutate anche per aspetti pratici: facilità di inserimento, dimensione del campione richiesta, rapidità di assorbimento della goccia di sangue, leggibilità del verso corretto di inserimento. Questi elementi incidono sul rischio di errore da parte dell’operatore, specialmente in ambienti in cui i test sono eseguiti in sequenza o da personale diverso.
Errori frequenti nella gestione delle strisce reattive
Molte non conformità nascono non da difetti del prodotto, ma da cattive abitudini organizzative. Per questo è utile richiamare gli errori più comuni e inserirli nei momenti di formazione interna. La ripetizione corretta di pochi gesti fondamentali vale più di una procedura molto lunga che poi resta sulla carta.
- uso di strisce oltre la data di scadenza indicata dal fabbricante
- flacone lasciato aperto più del necessario
- conservazione vicino a fonti di calore, umidità o luce non appropriata
- prelievo della striscia con mani non asciutte
- mancata verifica del lotto in caso di anomalie ripetute
Lancette pungidito e sicurezza del prelievo capillare
Le lancette pungidito e i dispositivi di puntura meritano la stessa attenzione riservata al lettore e alle strisce. Il prelievo capillare è il primo passaggio concreto della misurazione e, se viene eseguito in modo scorretto, può compromettere sia la sicurezza sia la qualità del campione. La quantità di sangue insufficiente, la spremitura eccessiva del dito, la cute non pulita o non asciutta e la scelta di dispositivi inadeguati possono incidere sul risultato o rendere la procedura più traumatica del necessario.
Dal punto di vista della prevenzione del rischio infettivo il punto essenziale è molto chiaro: i dispositivi di puntura non devono essere condivisi tra pazienti se non sono progettati espressamente per un uso conforme alle indicazioni del fabbricante. Le raccomandazioni internazionali insistono da anni sul fatto che i sistemi pungidito riutilizzabili destinati al singolo paziente non devono essere usati su persone diverse. Nei contesti di assistenza su più soggetti è preferibile affidarsi a lancette monouso auto disabilitanti o a dispositivi che riducano al minimo il rischio di riutilizzo improprio.
Oltre alla sicurezza, conta anche il comfort. Un prelievo capillare ben eseguito, nel punto corretto del polpastrello e con profondità adeguata, migliora la collaborazione del paziente e riduce la necessità di ripetere il test. In un ambulatorio che esegue molti controlli, la scelta di materiali affidabili incide quindi anche sulla fluidità del lavoro. Un pungidito che penetra in modo netto e costante facilita il prelievo, mentre una lancetta di qualità scadente può aumentare dolore, esitazione e variabilità.
La corretta gestione dei materiali taglienti non si esaurisce nel momento della puntura. Serve anche una procedura chiara per lo smaltimento immediato, la disponibilità di contenitori idonei nelle postazioni di test e l’abitudine a non lasciare mai dispositivi usati sul piano di lavoro. Questo aspetto, apparentemente banale, fa parte del controllo di qualità complessivo del processo.
Buone pratiche per un prelievo capillare più affidabile
Un campione capillare ottenuto bene consente alla fase analitica di lavorare meglio. Anche qui non servono gesti complessi, ma passaggi ripetibili e condivisi da tutto il personale. È opportuno inserirli nelle procedure operative interne, con richiami semplici e verificabili.
- verificare che le mani del paziente siano pulite e perfettamente asciutte
- scegliere un lato del polpastrello, evitando aree già dolenti o callose
- utilizzare una lancetta sterile monouso e smaltirla subito dopo l’uso
- evitare spremiture eccessive che possano alterare il campione
- applicare il sangue alla striscia secondo le modalità previste dal sistema
Fattori preanalitici che possono alterare il risultato
Una parte rilevante degli errori nel monitoraggio glicemico ambulatoriale non nasce dentro il dispositivo, ma prima ancora che il sangue tocchi la striscia. Si parla spesso di errore strumentale, ma nella pratica quotidiana è molto più frequente l’errore legato alla fase preanalitica. Per questo motivo ogni ambulatorio dovrebbe prestare attenzione non solo al valore ottenuto, ma al modo in cui si è arrivati a quel valore.
Le mani del paziente rappresentano uno dei primi punti da controllare. Residui di zuccheri, creme, gel, detergenti non asciugati bene o anche semplice umidità possono interferire con il campione capillare. Le indicazioni delle fonti regolatorie e tecniche sono molto chiare su questo passaggio: la cute deve essere pulita e ben asciutta prima del test. In caso contrario un numero apparentemente plausibile può in realtà essere fuorviante.
Anche la quantità di sangue conta. Alcuni sistemi richiedono volumi molto ridotti, ma questo non autorizza a eseguire applicazioni approssimative. Una goccia troppo piccola, mal posizionata o raccolta in ritardo può generare errore o far ripetere il test. Allo stesso modo l’uso di strisce esposte a umidità o temperature non corrette può produrre letture meno affidabili. Infine, è necessario ricordare che alcuni dispositivi presentano limiti o interferenze dichiarate dal fabbricante in presenza di specifiche condizioni cliniche o sostanze.
La soluzione non è complicare il lavoro con passaggi ridondanti, ma rafforzare la routine: preparazione del paziente, verifica del materiale, applicazione corretta del campione, lettura del risultato e registrazione ordinata. Un processo semplice ma costante riduce gran parte dei problemi più frequenti.
| Fattore | Possibile effetto | Prevenzione pratica |
|---|---|---|
| Mani non pulite o non asciutte | Valore falsato | Lavare e asciugare accuratamente prima del test |
| Strisce conservate male | Risultato meno affidabile | Rispettare temperatura, chiusura del flacone e scadenza |
| Campione insufficiente | Errore di lettura o ripetizione del test | Usare correttamente il pungidito e applicare subito la goccia |
| Spremitura eccessiva del dito | Campione alterato | Favorire un prelievo adeguato senza pressione eccessiva |
| Uso di materiale scaduto | Prestazioni non garantite | Controllare sempre date e lotti |
Controllo qualità: il passaggio che rende il dato davvero credibile
Tra tutti gli aspetti della gestione ambulatoriale della glicemia, il controllo qualità è spesso quello più trascurato, soprattutto nelle realtà piccole dove la procedura viene considerata troppo semplice per richiedere verifiche strutturate. In realtà è proprio il controllo interno a distinguere un uso occasionale da un uso professionale. Senza un sistema di verifica, il dato ottenuto resta privo di una parte fondamentale della sua affidabilità.
Il controllo qualitativo interno serve a verificare che il sistema composto da misuratore, strisce e materiali associati stia funzionando come previsto. In molti casi il fabbricante mette a disposizione soluzioni controllo a concentrazione nota, talvolta su più livelli, da utilizzare secondo la frequenza indicata nelle istruzioni e nelle procedure della struttura. Il principio è semplice: se il sistema produce un risultato compreso nell’intervallo atteso del controllo, si ha una conferma operativa che il processo analitico sta rispondendo correttamente in quel momento e con quel lotto.
La frequenza dei controlli non dovrebbe essere improvvisata. Va stabilita sulla base delle indicazioni del produttore, delle procedure locali e del contesto d’uso. È comune prevedere verifiche all’apertura di un nuovo flacone di strisce, dopo la manutenzione, quando si sospetta un’anomalia, dopo cadute o urti del dispositivo e a intervalli periodici programmati. Nei sistemi più strutturati il software può persino impedire l’esecuzione dei test paziente finché il controllo non è stato registrato con esito accettabile.
Un controllo fuori range non deve essere trattato come un semplice inconveniente. È un segnale che richiede una risposta precisa: sospensione temporanea dell’uso sul paziente, verifica delle scadenze, controllo delle condizioni di conservazione, pulizia del dispositivo, ripetizione del test con nuovo materiale, consultazione delle istruzioni del fabbricante e, se necessario, coinvolgimento dell’assistenza tecnica o del referente interno. Ignorare un controllo anomalo significa svuotare di significato l’intero sistema di verifica.
Quando eseguire il controllo qualità del glucometro
Le modalità possono variare da un sistema all’altro, ma esistono situazioni in cui il controllo interno dovrebbe essere considerato parte naturale del flusso di lavoro. Rendere questi momenti standardizzati aiuta a prevenire interpretazioni personali e dimenticanze. In una struttura sanitaria, la qualità non può dipendere dalla memoria del singolo operatore.
- all’apertura di un nuovo lotto o di un nuovo flacone di strisce
- dopo sostituzione delle batterie o riavvio del dispositivo, se previsto
- dopo pulizia straordinaria, urti o cadute accidentali
- quando un risultato clinico appare incoerente con il quadro del paziente
- secondo la cadenza periodica definita dalla procedura interna
Che cosa registrare nel controllo qualità
Un controllo non documentato è un controllo quasi inutile. La registrazione permette di ricostruire eventi, lotti, problemi ricorrenti e decisioni prese. Anche in un ambulatorio piccolo è opportuno usare una scheda semplice, cartacea o digitale, purché coerente e sempre disponibile. La tracciabilità riduce le ambiguità e facilita la gestione delle anomalie.
- data e ora del controllo
- identificazione del dispositivo usato
- lotto e scadenza di strisce e soluzione controllo
- esito ottenuto e intervallo atteso
- nome o sigla dell’operatore
- eventuali azioni correttive eseguite
Organizzare materiali e procedure nell’ambulatorio
Il controllo della glicemia funziona davvero bene quando trova un contesto organizzato. Un buon sistema non nasce dall’abilità del singolo, ma dalla chiarezza dell’ambiente di lavoro. Significa sapere dove si trovano i materiali, come vengono stoccati, chi controlla le scadenze, dove si registrano i risultati, come si gestiscono i rifiuti taglienti, chi esegue la verifica periodica e a chi segnalare un’anomalia.
La postazione dedicata dovrebbe essere ordinata, pulita e dotata di tutto ciò che serve: glucometro, strip test compatibili, lancette sterili, guanti, materiale per detersione, contenitore per taglienti, scheda o sistema di registrazione, istruzioni operative sintetiche. L’assenza anche di un solo elemento può indurre scorciatoie operative poco sicure. Quando il materiale è ben predisposto, invece, la procedura diventa più naturale e uniforme.
È utile anche definire una piccola routine giornaliera o settimanale di verifica: controllo integrità dei dispositivi, disponibilità di materiali di consumo, date di scadenza, pulizia esterna, corretta chiusura dei flaconi, presenza del registro controlli. Questo tipo di gestione migliora il lavoro e riduce il rischio di interruzioni improvvise dell’attività assistenziale.
Verso la metà del percorso di acquisto o di revisione della dotazione, può essere utile consultare anche l’ecommerce MedicalMarket.it per raccogliere in un’unica categoria i dispositivi e i consumabili coerenti con il monitoraggio glicemico ambulatoriale. Avere una selezione tematica aiuta a mantenere maggiore coerenza tra strumentazione, accessori e materiali monouso, evitando acquisti casuali.
Di seguito trovi un esempio di collegamenti interni da prevedere all’interno dell’articolo quando si citano prodotti e materiali correlati. Gli href restano volontariamente impostati con la dicitura richiesta, così da poter essere sostituiti in fase di pubblicazione con l’URL corretto del sito.
- Categoria glucometri e monitoraggio glicemico su MedicalMarket.it
- Glucometro professionale per uso ambulatoriale
- Strisce reattive compatibili per misurazione della glicemia
- Lancette pungidito sterili monouso
Pulizia e disinfezione del misuratore tra un paziente e l’altro
Un tema cruciale nell’uso su più pazienti riguarda la decontaminazione del dispositivo. I misuratori di glucosio possono contaminarsi durante l’uso e, se riutilizzati in ambiti sanitari o collettivi senza adeguate misure preventive, possono contribuire alla trasmissione di microrganismi. Questo punto non va mai derubricato a formalità. La rapidità del test non giustifica scorciatoie sulla sanificazione.
La pulizia e l’eventuale disinfezione devono essere eseguite secondo le istruzioni del fabbricante. Non tutti i prodotti detergenti o disinfettanti sono adatti a ogni dispositivo, e l’uso improprio di sostanze non previste può danneggiare superfici, sensori o materiali plastici. Per questo motivo è opportuno mantenere sempre disponibili le istruzioni d’uso aggiornate o una sintesi interna validata, così che l’operatore sappia esattamente che cosa utilizzare, con quale frequenza e con quali tempi di contatto.
Oltre al dispositivo, va curata la pulizia del piano di lavoro e di tutto ciò che entra frequentemente in contatto con mani o materiali utilizzati durante il test. Un’area ordinata e sanificabile riduce il rischio di contaminazioni indirette e rende più semplice il rispetto della procedura. Anche l’organizzazione dello spazio influisce sulla sicurezza: tenere separati materiali puliti, materiali usati e rifiuti aiuta a evitare errori.
La disinfezione tra pazienti diversi è un atto essenziale nei contesti in cui il misuratore è condiviso. Allo stesso modo è fondamentale ricordare che i dispositivi pungidito pensati per il singolo paziente non devono essere condivisi. La prevenzione delle infezioni nel monitoraggio glicemico assistito non dipende da un solo gesto, ma dalla combinazione di strumenti appropriati e comportamenti coerenti.
Elementi da includere nella procedura di sanificazione
Una procedura efficace deve essere concreta e facile da applicare. Indicazioni troppo generiche finiscono per essere interpretate in modo diverso da operatore a operatore. Meglio definire pochi passaggi chiari, scritti in modo essenziale, controllabili e coerenti con il sistema utilizzato in struttura.
- quale prodotto usare per pulizia e quale per disinfezione, se distinti
- quali parti del dispositivo trattare con attenzione
- quanto tempo lasciare agire il prodotto
- quando ripetere la procedura durante la giornata
- come registrare anomalie, danneggiamenti o impossibilità di sanificare correttamente
Formazione del personale e uniformità operativa
Un sistema ben scelto non garantisce da solo risultati attendibili. Serve personale formato, aggiornato e abituato a seguire la stessa sequenza operativa. La formazione non deve essere intesa come un evento unico svolto al momento dell’introduzione del dispositivo, ma come un processo periodico. Nuovi operatori, turn over, sostituzioni, urgenze e cambi di lotto possono creare differenze di comportamento che si riflettono sul dato finale.
L’ideale è predisporre una procedura standard sintetica, facilmente consultabile in postazione, e affiancarla a un addestramento pratico. L’operatore deve sapere non solo accendere il sistema e leggere il numero sul display, ma anche riconoscere i casi in cui il test va ripetuto, il controllo qualità va eseguito, il materiale va scartato o il risultato va interpretato con cautela. La capacità di riconoscere un’anomalia è parte integrante della competenza.
È utile inoltre prevedere richiami periodici su temi ricorrenti: mani pulite e asciutte, corretta conservazione delle strisce, uso esclusivo di lancette monouso, pulizia del dispositivo, gestione dei controlli interni, registrazione dei lotti, comportamento da tenere in caso di valore incompatibile con lo stato clinico apparente del paziente. Quando tutti seguono gli stessi passaggi, la variabilità diminuisce e il processo diventa più robusto.
| Area formativa | Obiettivo |
|---|---|
| Uso del misuratore | eseguire il test in modo corretto e coerente |
| Gestione delle strisce | preservare integrità e prestazioni del sistema |
| Prelievo capillare | ottenere un campione adeguato e sicuro |
| Controllo qualità | verificare il corretto funzionamento del sistema |
| Pulizia e disinfezione | ridurre il rischio di contaminazione tra pazienti |
| Gestione delle anomalie | sapere quando sospendere l’uso e come intervenire |
Che cosa fare quando il risultato non convince
Capita in ogni ambulatorio: il numero compare sul display, ma non sembra coerente con il quadro clinico, con i sintomi riportati o con il controllo precedente. In questi casi la reazione più pericolosa è la fretta. Un dato inatteso non va né ignorato né accettato in automatico. Va contestualizzato e, se necessario, verificato.
La prima domanda da porsi riguarda il processo. Le mani erano pulite e asciutte? La striscia era valida e ben conservata? Il campione era sufficiente? Il dispositivo era stato controllato di recente? Sono presenti messaggi di errore o segnali che richiedono attenzione? Spesso la soluzione sta proprio nel ripercorrere con ordine la procedura appena eseguita.
Se il valore resta sorprendente, può essere utile ripetere il test con nuova striscia e nuova puntura, seguendo con ancora maggiore precisione tutti i passaggi. Se persiste un’incoerenza importante, occorre attenersi ai protocolli clinici della struttura e alle indicazioni del personale sanitario responsabile, considerando l’eventuale ricorso a metodiche di conferma secondo il contesto assistenziale. Il punto chiave è non trasformare il glucometro in un oracolo. È uno strumento molto utile, ma lavora bene solo se inserito in un processo corretto e interpretato con giudizio clinico.
Segnali che richiedono una verifica immediata del processo
Non tutti i risultati inattesi indicano un problema del dispositivo, ma alcuni segnali meritano sempre un controllo rapido e ordinato. Inserirli nelle procedure interne aiuta il personale a reagire con metodo invece che con improvvisazione.
- valore incompatibile con sintomi o condizioni del paziente
- ripetizione di risultati insolitamente simili su pazienti diversi
- controllo qualità recente fuori intervallo o non documentato
- materiale vicino alla scadenza o conservato in modo dubbio
- dispositivo urtato, sporco o non sanificato correttamente
Come costruire una routine affidabile nel tempo
La vera qualità del monitoraggio glicemico non si misura solo nella singola esecuzione, ma nella continuità. Un ambulatorio lavora bene quando il sistema resta affidabile nel tempo, anche al cambiare degli operatori, dei lotti e dei volumi di lavoro. Per arrivare a questo risultato servono abitudini semplici, stabili e controllabili.
La routine ideale parte dall’arrivo dei materiali. Le forniture dovrebbero essere registrate, controllate nelle scadenze e stoccate in modo coerente con le indicazioni del produttore. I lotti andrebbero gestiti in modo ordinato, così da ridurre confusioni e facilitare eventuali verifiche successive. La postazione di test dovrebbe essere preparata ogni giorno con tutto il necessario, evitando improvvisazioni al momento del bisogno.
Durante l’uso, la procedura deve restare invariata: preparazione del paziente, puntura con lancetta sterile monouso, applicazione corretta del campione, lettura del valore, registrazione, smaltimento immediato dei taglienti, pulizia del dispositivo e della postazione secondo protocollo. I controlli interni devono essere eseguiti quando previsto, documentati e verificati. A fine giornata o a cadenza stabilita, è utile controllare le scadenze più vicine, lo stato del materiale e l’ordine della postazione.
Con il tempo, questa organizzazione genera un vantaggio concreto. Diminuiscono gli errori, si riducono i test ripetuti, cresce la fiducia del personale nel sistema e aumenta la qualità percepita dal paziente. In sostanza, il monitoraggio capillare del glucosio smette di essere una procedura accessoria e diventa una parte davvero integrata dell’attività ambulatoriale.
Domande frequenti
Un glucometro professionale è la stessa cosa di un misuratore per uso domestico?
No. Un dispositivo per uso professionale è pensato per il contesto assistito, con operatori sanitari formati, procedure standard, verifiche interne e spesso possibilità di utilizzo su più pazienti secondo le indicazioni del fabbricante. Va sempre controllata la destinazione d’uso dichiarata.
Le strisce glicemia possono essere usate se il flacone è stato lasciato aperto a lungo?
La risposta dipende dalle istruzioni del produttore, ma in generale una gestione non corretta del contenitore può compromettere le prestazioni. Umidità, calore e cattiva chiusura del flacone sono fattori da evitare sempre.
Le lancette pungidito possono essere riutilizzate?
In ambito ambulatoriale è buona pratica usare lancette sterili monouso e smaltirle subito dopo il prelievo. La condivisione di dispositivi di puntura non destinati a uso multipaziente rappresenta un rischio che deve essere evitato.
Quando va fatto il controllo qualità del sistema glicemico?
Va eseguito secondo le indicazioni del fabbricante e della procedura interna della struttura. In molti casi si prevede all’apertura di nuovi lotti o flaconi, dopo eventi anomali, quando un risultato appare incoerente e a intervalli periodici programmati.
Se il valore ottenuto non è coerente con il quadro clinico, che cosa conviene fare?
È opportuno verificare l’intero processo, ripetere il test con nuovo materiale se necessario e attenersi ai protocolli della struttura per l’eventuale conferma con altre metodiche o per la valutazione clinica immediata.
Conclusioni
Gestire la glicemia in ambulatorio con efficacia significa considerare il sistema nel suo insieme. Il glucometro professionale è il fulcro operativo, ma da solo non garantisce un risultato affidabile. Servono strisce per la glicemia ben conservate, lancette pungidito appropriate e monouso, procedure di sanificazione coerenti, formazione del personale e un controllo qualità eseguito e registrato con regolarità.
Quando questi elementi sono ben integrati, il monitoraggio glicemico ambulatoriale diventa più sicuro, più ordinato e più utile anche dal punto di vista clinico. Non si tratta solo di ottenere un numero in pochi secondi, ma di costruire un processo affidabile che supporti davvero la pratica assistenziale quotidiana. In questa prospettiva, ogni dettaglio conta: il modo in cui si apre un flacone, la scelta della lancetta, la pulizia del misuratore, la gestione di un controllo fuori range, la capacità di fermarsi quando un risultato non convince.
È proprio questa attenzione ai dettagli che trasforma una procedura apparentemente semplice in un lavoro fatto bene. E in ambulatorio, dove rapidità e precisione devono convivere ogni giorno, lavorare bene fa la differenza.